Le mal de gorge est-il toujours un Streptocoque ? Comment obtenir la bonne réponse
Le mal de gorge peut être causé par divers facteurs, mais une infection par le Streptocoque du groupe A peut entraîner des complications graves si elle n’est pas traitée rapidement.
Avec l'arrivée de l'automne, les cabinets médicaux commencent à être submergés par une vague de maladies saisonnières. Entre rhumes et grippes, le mal de gorge devient presque inévitable. Et même si, dans la plupart des cas, il ne s'agit que d'un virus saisonnier, il arrive parfois que ce mal cache la présence de Streptocoque, nécessitant alors un traitement plus sérieux. Cette infection, si elle n'est pas correctement traitée, peut entraîner des complications graves, telles que le rhumatisme articulaire aigu ou la glomérulonéphrite.
Qu'est-ce que le Streptocoque et comment se propage-t-il ?
Cette famille de bactéries comprend de nombreuses espèces, dont plusieurs sont pathogènes pour l'homme. Chaque groupe de Streptocoques est associé à des infections et maladies spécifiques, et les principales bactéries en cause incluent :
- Groupe A (Streptococcus pyogenes) : responsable d'infections comme la pharyngite, la scarlatine et le rhumatisme articulaire aigu.
- Groupe B (Streptococcus agalactiae) : souvent lié à des infections chez les nouveau-nés et les femmes enceintes.
- Groupe D (entérocoques) : associé aux infections urinaires et du tractus gastro-intestinal.
- Streptocoques du groupe Viridans : impliqués principalement dans les infections dentaires et les endocardites.
Le Streptocoque du groupe A est le plus connu et se transmet principalement par les gouttelettes respiratoires d'une personne infectée. En plus de la toux, des éternuements ou de la salive, la transmission peut également se faire par contact avec des surfaces contaminées, d'où l'importance de bien désinfecter son cabinet médical après un cas potentiel.
Les personnes infectées peuvent être contagieuses même en l'absence de symptômes, contribuant ainsi à la rapide propagation de la maladie dans des lieux particulièrement fréquentés, comme les écoles, les transports en commun, les hôpitaux ou les contextes familiaux.
Symptômes distinctifs du mal de gorge à Streptocoque
Le premier pas pour identifier une infection à Streptocoque est de savoir distinguer les symptômes spécifiques qui la différencient des pharyngites virales communes. La symptomatologie est bien définie et comprend souvent :
- Mal de gorge soudain et intense, sans apparition progressive typique des infections virales.
- Amygdales rouges avec un exsudat blanc ou jaune, signe distinctif d'une infection bactérienne.
- Absence de toux, un indicateur clé permettant de différencier des pharyngites virales, où la toux est plus fréquente.
- Fièvre supérieure à 38°C, souvent accompagnée d'un malaise général.
- Ganglions cervicaux antérieurs enflés et douloureux, un signe clair de la réponse immunitaire à la présence de la bactérie.
- Pétéchies au niveau du palais mou, petits points rouges indiquant une possible infection à Streptocoque.
Il est intéressant de noter que les enfants et les jeunes sont plus souvent touchés que les adultes. Chez les enfants, en outre, les symptômes peuvent être moins typiques, tels que des douleurs abdominales ou des vomissements. Ces signes atypiques rendent souvent le diagnostic plus difficile chez les plus jeunes, d'où l'importance d'une évaluation clinique précise pour éviter des diagnostics erronés ou des retards dans le traitement.
Méthodes de diagnostic
Si les symptômes cliniques indiquent une possible infection à Streptocoque, le médecin peut recourir à des tests diagnostiques pour confirmer le diagnostic. Les principales méthodes incluent :
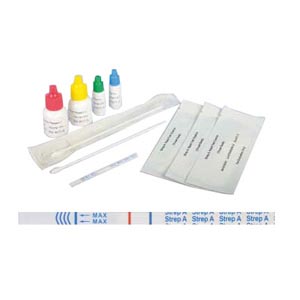
- Test rapide de détection de l'antigène du Streptocoque (TRDA) : un outil diagnostique rapide, capable de fournir des résultats en quelques minutes avec une bonne sensibilité et spécificité. Utilisant un prélèvement pharyngé pour détecter la présence de l'antigène spécifique du Streptocoque, le TRDA est particulièrement utile pour écarter d'autres causes bactériennes. Cependant, un résultat négatif n'exclut pas totalement l'infection ; dans les cas où les symptômes sont fortement suggestifs de Streptocoque, une confirmation supplémentaire par culture bactérienne peut être nécessaire.
- Prélèvement pharyngé avec culture bactérienne : considéré comme la méthode diagnostique de référence, la culture nécessite plus de temps que le TRDA, en général 24 à 48 heures, mais offre une sensibilité supérieure et une plus grande précision. Dans cette procédure, l'échantillon est incubé en laboratoire pour détecter la croissance de S. pyogenes. La culture est particulièrement recommandée dans les cas douteux ou chez les patients pédiatriques, pour lesquels un diagnostic précis est essentiel pour éviter les complications.
Le choix du test dépend souvent de l'urgence et des ressources disponibles, mais un diagnostic précis et rapide est crucial pour mettre en place un traitement antibiotique approprié et réduire la transmission de l'infection.
Pronostic et traitement
La thérapie antibiotique est essentielle dans le traitement de l'infection par le Streptocoque du groupe A. La pénicilline et l'amoxicilline sont les antibiotiques de premier choix en raison de leur efficacité et de leur tolérabilité. La pénicilline est historiquement l'antibiotique le plus utilisé et reste très efficace contre cette bactérie. En alternative, chez les patients allergiques à la pénicilline, les céphalosporines ou les macrolides (comme l'azithromycine ou la clarithromycine) peuvent être utilisés.
Les antibiotiques non seulement raccourcissent la durée des symptômes, mais réduisent aussi le risque de transmission de la bactérie aux autres et diminuent le risque de complications. Habituellement, un traitement antibiotique de 10 jours est considéré comme efficace pour éradiquer la bactérie, bien que des études récentes montrent que, dans certains cas, des traitements plus courts peuvent être efficaces.
Outre les antibiotiques, des médicaments peuvent être utilisés pour soulager les symptômes et améliorer le confort du patient. Le paracétamol ou l'ibuprofène sont couramment utilisés pour réduire la fièvre et la douleur de la gorge. Ces médicaments n'influencent pas l'évolution de l'infection, mais aident à gérer des symptômes comme la fièvre élevée et les douleurs pharyngées intenses.
Enfin, le repos est essentiel pour permettre au système immunitaire de combattre efficacement l'infection. Il est également recommandé de maintenir une bonne hydratation et de consommer des repas légers pour soutenir l’organisme. Dans certains cas, surtout lorsque le mal de gorge est intense, des gargarismes avec de l'eau tiède salée peuvent aider à soulager la douleur et à réduire l'inflammation.
Complications possibles
- Rhumatisme articulaire aigu : une réaction inflammatoire grave qui peut toucher le cœur (provoquant une cardite rhumatismale), les articulations, la peau et le système nerveux central.
- Glomérulonéphrite post-streptococcique : une complication rénale qui peut survenir après une infection streptococcique non traitée, surtout après des infections de la gorge ou de la peau.
- Abcès amygdalien : une autre complication possible est la formation d'abcès péritonsillaires.
- Scarlatine : une complication moins courante aujourd'hui, mais elle peut encore se manifester, notamment chez les enfants.
Prévention et contrôle
Une bonne hygiène personnelle, comme le lavage fréquent des mains, peut aider à prévenir la propagation de la bactérie. Il est crucial que les médecins sensibilisent les patients à l'importance de terminer le cycle d'antibiotiques, même si les symptômes s'améliorent, afin d'éviter les rechutes ou les résistances bactériennes.